Tiểu đêm, tiểu gấp, tiểu rắt, bí tiểu đều là triệu chứng điển hình của tăng sản tiền liệt tuyến. Bệnh không đe dọa tính mạng người bệnh nhưng gây ra phiền toái ảnh hưởng nghiêm trọng đến chất lượng cuộc sống nam giới. Vậy, tăng sản tiền liệt tuyến là gì? Điều trị tăng sản tiền liệt tuyến như thế nào?
Tăng sản tiền liệt tuyến là gì?
Theo thống kê của Tổ chức Y tế Thế giới (WHO), tỷ lệ tăng sản lành tính tiền liệt tuyến ở nam giới 40 tuổi là 8%. Con số này tăng lên 90% ở những người trên 90 tuổi. U phì đại lành tính trong tuyến tiền liệt sẽ phát triển liên tục từ khi nó xuất hiện. Và sau 10 năm, tuyến tiền liệt có thể tăng khoảng trên 20gr so với trọng lượng ban đầu.
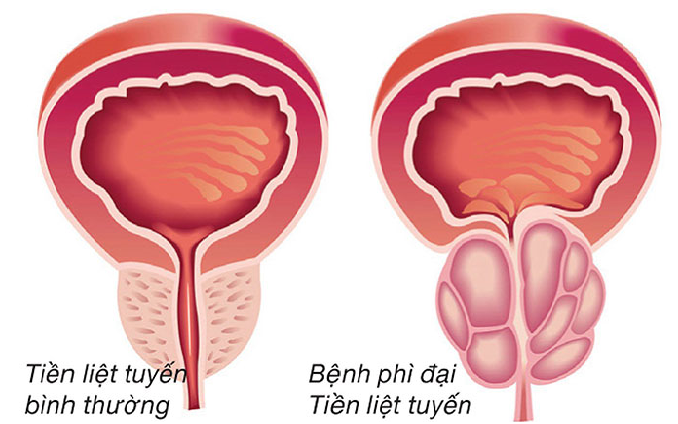
Tuyến tiền liệt thực hiện hai chức năng chính:
- Chức năng sinh dục: Đây là chức năng chủ yếu của tuyến tiền liệt – tiết ra chất dịch góp phần tạo ra tinh dịch và tạo môi trường vận chuyển cho tinh trùng.
- Chức năng vận chuyển: Tuyến tiền liệt tham gia vào cả quá trình xuất tinh và tiểu tiện. Vì cả hai con đường tinh và dẫn nước tiểu đều đi qua tuyến tiền liệt.
Tăng sản tiền liệt tuyến (gọi tắt là BPH – Benign Prostatic Hyperplasia), là một loại U lành phổ biến nhất xuất hiện ở nam giới ở độ tuổi trung niên. Càng lớn tuổi, kích thước của u lành càng tăng. Tăng sản tiền liệt tuyến là bệnh lý xảy ra nhiều ở nam giới cao tuổi. Mặc dù không gây tử vong nhưng khiến chất lượng cuộc sống quý ông suy giảm trầm trọng. Nếu để bệnh kéo dài sẽ ảnh hưởng đáng kể đến nhiều cơ quan khác.
Dấu hiệu tăng sản lành tính tiền liệt tuyến
- Triệu chứng tăng sản tiền liệt tuyến gắn với sự phát triển của khối u lành chèn ép tĩnh mạch.
- Hội chứng kích thích bao gồm tiểu lắt nhắt (hay tiểu rắt), tiểu gấp và tiểu đêm. Bệnh nhân không kiểm soát được việc đi tiểu, thậm chí són tiểu.
- Tiểu buốt, nhiễm trùng đường tiết niệu (ít gặp). Những triệu chứng này tương đồng với dấu hiệu ung thư bàng quang, giảm áp lực bàng quang do cơ chế thần kinh hoặc nhiễm khuẩn tiết niệu.
- Tiểu yếu, mỗi lần đi tiểu người bệnh cần rặn, tia tiểu yếu và sau khi tiểu; không thoải mái vì đi tiểu xong vẫn còn cảm giác buồn tiểu.
- Bí tiểu hoàn toàn: khoảng 25% bệnh nhân tới khám vì lý do bí tiểu cấp.
- Nhiễm khuẩn đường tiết niệu sinh dục: viêm niệu đạo, viêm bàng quang, viêm tình hoàn, …
Đường tiểu bị cản trở do tăng sản tiền liệt tuyến không chỉ khiến người bệnh không thể đái hết. Bệnh còn khiến nước tiểu tồn đọng tăng khả năng nhiễm trùng đường tiết niệu và hình thành sỏi bàng quang. Áp lực trong bàng quang tăng lên sẽ phì đại cơ bàng quang, ứ nước ở túi thừa bàng quang và thận.
Chẩn đoán tăng sinh tiền liệt tuyến bằng cách nào?
Kiểm tra trực tràng
Đây là phương pháp đơn giản, tiết kiệm tài chính và thời gian, dựa hoàn toàn vào kinh nghiệm của bác sĩ. Bác sĩ sử dụng ngón tay để thăm vào hậu môn của bệnh nhân và cảm nhận tuyến tiền liệt. Tuyến tiền liệt trong tình trạng bình thường có hình dáng giống hạt dẻ. To bằng quả tim, vị trí tương ứng với cổ bàng quang và đỉnh nằm gần vách ngăn giữa đường tiết niệu và sinh dục. Thông thường, bác sĩ có thể cảm nhận được đường chu vi của tuyến tiền liệt thông qua thành trước của trực tràng. Và việc sờ nắn có thể giúp xác định ranh giới dưới của tuyến tiền liệt.
Phương pháp này cho phép bác sĩ ước lượng kích thước và trọng lượng của tuyến tiền liệt, cũng như kiểm tra hình dáng của khối u nếu có. Bác sĩ cũng đánh giá độ cứng hoặc mềm, bề mặt có nếp nhăn hay không, có vết u cục hay đã mất rãnh giữa và xác định xem khi chạm vào khối u có gây đau hay không.
Siêu âm
Siêu âm bụng giúp bác sĩ quan sát nắm rõ hình ảnh và trọng lượng của tuyến tiền liệt. Đồng thời đo lường thể tích nước tiểu trong bàng quang.
Siêu âm tuyến tiền liệt: hình ảnh tuyến tiền liệt có kích thước từ nhỏ đến lớn, trọng lượng dao động từ 20 gram đến hàng trăm gram. Khi tăng sản lành tính xảy ra, tuyến tiền liệt vẫn duy trì trạng thái cân đối. Tuy nhiên ở một số trường hợp có thể phát triển không đồng đều, tạo ra một thùy nổi bật. Khối u phát triển có thể làm biến dạng tuyến tiền liệt thành hình cầu. Thùy giữa sẽ tạo thành một khối lồi vào phía trên bàng quang.
Soi bàng quang cũng có thể hỗ trợ đánh giá về tình trạng tắc nghẽn đường niệu. Nhưng phương pháp này không được đánh giá cao do khó quan sát được cổ bàng quang và niệu đạo.
Siêu âm qua ngả trực tràng hiện nay được xem là phương pháp chính xác nhất để đánh giá tuyến tiền liệt. Giới chuyên gia hiện vẫn chưa có bằng chứng rõ ràng về mối quan hệ giữa tăng sinh lành tính tuyến tiền liệt và ung thư tuyến tiền liệt. Nhưng có thể phát hiện được ung thư tuyến tiền liệt qua kiểm tra trực tràng. Đặc biệt khi sờ thấy u phát triển thành cấu trúc cứng ở phía sau vùng ngoại vi của tuyến tiền liệt.
Rất khó để phát hiện u ở phía trước bên vùng ngoại vi hoặc vùng chuyển tiếp. Vì lẽ đó, bác sĩ cần thực hiện xét nghiệm PSA (Prostatic Specific Antigen) trên huyết thanh. Kết quả chẩn đoán là chính xác nếu chỉ số người bệnh dưới 4 ng/ml. Sau đó, bác sĩ thực hiện sinh thiết dưới sự hướng dẫn của siêu âm để xác định chẩn đoán.
Đánh giá kết quả xét nghiệm PSA được thực hiện theo các mức độ như sau:
- PSA < 2.5 ng/mL: Xét nghiệm mỗi 2 năm/lần.
- PSA 2.5 – 4 ng/mL: Xét nghiệm mỗi năm/lần.
- PSA 4 – 10 ng/mL: Xét nghiệm fPSA thêm vào.
- Nếu kết quả fPSA < 20%, tiến hành sinh thiết tuyến tiền liệt qua ngả trực tràng.
- Nếu kết quả fPSA > 20%, tiếp tục theo dõi mỗi năm/lần.
- PSA > 10 ng/mL: Tiến hành sinh thiết tuyến tiền liệt.
Sinh thiết tuyến tiền liệt
Bác sĩ sẽ quyết định thực hiện sinh thiết tuyến tiền liệt trong trường hợp xét nghiệm PSA cho thấy: PSA > 10 ng/ml hoặc 4 < PSA < 10 ng/ml và fPSA/tPSA < 15%.
Nếu trong quá trình kiểm tra trực tràng bằng ngón tay phát hiện có khối u hoặc các biểu hiện bất thường, bác sĩ cũng sẽ thực hiện chụp cộng hưởng từ MRI tuyến tiền liệt để kiểm tra tổn thương PI-RADS 4 hoặc 5. Sinh thiết tuyến tiền liệt sau đó được thực hiện để xác nhận những nghi ngờ này.
Bệnh nhân sẽ được gây tê tại chỗ bằng cách tiêm thuốc tê Lidocain 2% vào tuyến tiền liệt. Sinh thiết sẽ lấy từ 10 đến 12 mẫu dưới sự hướng dẫn của siêu âm, sử dụng dụng cụ chuyên biệt. Quá trình lấy mẫu diễn ra nhanh chóng và ít đau đớn cho bệnh nhân.
Bệnh nhân được thực hiện thủ thuật và có thể xuất viện trong ngày. Kết quả sinh thiết thường được cung cấp sau vài ngày, giúp xác định có hay không tế bào ung thư và độ ác tính của chúng.
Cách điều trị tăng sản tiền liệt tuyến
Nguyên tắc điều trị
Trong quá trình điều trị, người bệnh cần trình bày rõ ràng tình trạng bệnh cho bác sĩ. Tùy thuộc vào mức độ nghiêm trọng và các triệu chứng hiện tại, bác sĩ sẽ đưa ra hướng điều trị nhằm giảm thiểu hoặc cải thiện các triệu chứng gây bất tiện cho bệnh nhân.
Việc đánh giá sự cần thiết của việc điều trị không áp dụng cho tất cả các bệnh nhân tăng sinh lành tính tuyến tiền liệt. Những trường hợp nhẹ thường không đòi hỏi can thiệp nội khoa hoặc phẫu thuật. Quyết định điều trị được đưa ra dựa trên triệu chứng tắc nghẽn và rối loạn đi tiểu của bệnh nhân và điểm chất lượng cuộc sống của bệnh nhân.
Thang điểm quốc tế IPSS (International Prostate Symptom Score) được sử dụng để đánh giá tình trạng tắc nghẽn và chia thành các mức độ như sau:
- 0 – 7 điểm: Nhẹ
- 8 – 19 điểm: Trung bình
- 20 – 35 điểm: Nặng
Điểm chất lượng cuộc sống QoL được xác định như sau:
- 1 – 2 điểm: Sống tốt hoặc bình thường
- 3 – 4 điểm: Sống được hoặc tạm được
- 5 – 6 điểm: Không chịu được
Điều trị tăng sản tiền liệt tuyến không dùng thuốc
Quyết định theo dõi định kỳ 6 đến 12 tháng được chỉ định cho những bệnh nhân thỏa mãn tiêu chí sau:
- Có IPSS nhẹ và trung bình
- QoL ≤ 4 điểm
- Không có tình trạng tắc nghẽn nặng
- Không than phiền về các triệu chứng trên.
Đối với bệnh nhân biểu hiện triệu chứng nhẹ theo thang điểm IPSS sẽ được theo dõi và tái khám định kỳ bởi bác sĩ chuyên khoa để đánh giá mức độ cải thiện triệu chứng.
Người bệnh cần thay đổi thói quen và lối sống để cải thiện tình hình bệnh, cụ thể bao gồm:
- Tránh uống nhiều nước vào buổi tối, đặc biệt là trước khi đi ngủ.
- Hạn chế việc sử dụng chất kích thích vào buổi tối như cà phê, nước có ga, bia, rượu,…
- Giảm sử dụng một số nhóm thuốc như lợi tiểu, thuốc chống trầm cảm,…
- Thực hiện đều đặn các bài tập để tăng cường sức mạnh cơ sàn chậu.
- Hạn chế nguy cơ táo bón.
- Thực hiện các bài tập tập trung vào phản xạ bàng quang.
Điều trị nội khoa
Đối tượng áp dụng:
- Bệnh nhân có triệu chứng bí tiểu mức độ trung bình theo thang điểm IPSS.
- Những bệnh nhân có khối u tuyến tiền liệt chưa gây nhiều ảnh hưởng đến bàng quang, lượng nước tiểu tồn dư sau khi đi tiểu <100ml.
| Tên nhóm thuốc |
Thuốc và liều lượng |
Chỉ định |
| Thuốc chẹn alpha – Adrenergic |
● Alfuzosin: 10mg mỗi ngày
● Tamsulosin: 0,4mg mỗi ngày
● Doxazosin: 1mg mỗi ngày
● Terazosin: 1mg trước khi đi ngủ |
Giãn cơ trơn ở tuyến tiền liệt và cổ bàng quang. Tuy nhiên, nhóm thuốc này có thể gây hạ huyết áp. |
| Thuốc ức chế 5 – alpha reductase |
● Dutasteride: 0,5mg mỗi ngày
● Finasteride: 5mg mỗi ngày |
ngăn chặn phì đại tuyến tiền liệt |
| Thuốc kháng muscarinic |
● Oxybutynin ER: 5mg, 2 – 3 lần mỗi ngày
● Solifenacin: 5 – 10mg mỗi ngày |
bàng quang tăng hoạt, tiểu gấp hoặc tiểu không tự chủ |
Lưu ý, thông tin thuốc điều trị chỉ mang tính chất tham khảo. Bệnh nhân tuyệt đối không tự ý kê đơn, cần thăm khám và dùng thuốc khi có sự đồng ý của bác sĩ chuyên khoa.
Điều trị ngoại khoa
Tăng sản tiền liệt tuyến được chỉ định ngoại khoa trong các trường hợp sau:
- Khối u có kích thước từ 50 gram trở lên, gây ra tình trạng bí tiểu mức độ nặng theo thang điểm IPSS, lượng nước tiểu tồn dư sau khi đi tiểu > 100ml.
- Bí tiểu cấp nhiều lần, điều trị nội khoa thất bại, không mang lại hiệu quả
- Khối u lớn gây ra tình trạng nhiễm khuẩn tái diễn nhiều lần.
Nội soi niệu đạo ngược dòng cắt u
Mục đích cắt bỏ những u phì đại tuyến tiền liệt khối lượng từ 50 – 70 gram ở lòng bàng quang và niệu đạo.
Ưu điểm:
- Thực hiện đơn giản, ít tổn thương, được sử dụng rộng rãi trong hầu hết mọi trường hợp.
- Thời gian bệnh nhân cần nằm viện sau phẫu thuật là ngắn.
- Các triệu chứng thường cải thiện nhanh chóng sau mổ.
- Biến chứng thường xuất hiện đối với các trường hợp có kích thước khối u lớn và thời gian phẫu thuật kéo dài hơn 90 phút gây ra hội chứng nội soi.
- Tỷ lệ tái phát sau 5 năm là 5%.
Phẫu thuật qua đường trên
Phương pháp này được đề xuất cho những trường hợp khối u có kích thước trên 75 gram. Hoặc kết hợp với các bất thường khác như túi thừa bàng quang, sỏi niệu đạo, …
Phương pháp Millin
Vị trí tiếp cận phẫu thuật: từ phía sau xương mu.
Cách thức tiến hành: Thực hiện rạch da theo đường trắng giữa dưới rốn. Cụ thể là qua da và tổ chức dưới da vào mặt trước bàng quang và tuyến tiền liệt. Bác sĩ sẽ mở mặt trước của tuyến tiền liệt. Sau đó tiến hành loại bỏ khối u tuyến tiền liệt, khâu cầm máu ở vị trí cổ bàng quang. Cuối cùng, đặt sonde foley qua niệu đạo và đóng vết mổ từng lớp.
Phương pháp Hryntschak – tiếp cận phẫu thuật qua bàng quang
Cách thức thực hiện: Rạch da theo đường trắng giữa dưới rốn qua da để bộc lộ bàng quang. Rạch bàng quang để tiếp cận khối u. Bác sĩ thực hiện bóc khối u và đóng bàng quang. Cuối cùng đóng cân cơ từng lớp.
Chăm sóc và theo dõi sau mổ tăng sản tuyến tiền liệt
Thường xuyên rửa bàng quang để ngăn chặn cục máu trong bàng quang hình thành gây tắc nghẽn đường ống theo dõi sau phẫu thuật. Việc này được thực hiện bằng cách rửa bàng quang với dung dịch nước muối sinh lý 0.9%. Đặc biệt trong mùa đông nên làm ấm dung dịch. Thời gian rửa bàng quang được điều chỉnh tùy thuộc vào mức độ chảy máu của bệnh nhân. Thường sau 3 – 4 ngày, nước tiểu của bệnh nhân sẽ trở lại bình thường. Nếu có rủi ro tắc nghẽn sonde bàng quang do máu chảy nhiều, cần kiểm tra bơm rửa bàng quang để loại bỏ cục máu.
Thời điểm rút sonde tiểu sau phẫu thuật thường là 3 – 4 ngày đối với phẫu thuật nội soi và 7 – 10 ngày đối với phẫu thuật qua đường trên.
Các biến chứng sau phẫu thuật:
- Chảy máu sau phẫu thuật: Chảy máu ngay sau phẫu thuật ít xảy ra; còn chảy máu muộn sau phẫu thuật từ 10 – 20 ngày thường do sẹo cầm máu bong tróc. Các trường hợp tự ngừng máu thì thường không cần can thiệp.
- Nhiễm trùng máu sau phẫu thuật: Bệnh nhân xuất hiện sốt cao, rét run, môi khô, hơi thở có mùi và đau ở vùng mổ. Cần theo dõi và thông báo với bác sĩ để có giải pháp kịp thời.
- Hội chứng nội soi: Đây là một biến chứng thường gặp trong phẫu thuật nội soi, xuất phát từ hiện tượng tái hấp thu nước trong quá trình rửa bàng quang. Dẫn đến tình trạng natri máu thấp gây phù có tổ chức. Hậu quả biến chứng rất nặng nề. Người bệnh có thể bị phù phổi cấp, phù não và hôn mê.
Bài viết đã làm rõ tăng sản tiền liệt tuyến là gì? Triệu chứng và cách điều trị tăng sản tiền liệt tuyến. Đây là vấn đề phổ biến ở nam giới độ tuổi trung niên. Mặc dù không gây nguy hiểm đến tính mạng nhưng có thể ảnh hưởng đáng kể đến chất lượng cuộc sống. Do đó, khi nhận thức được các dấu hiệu không bình thường nói trên, cần thăm bác sĩ Tiết niệu để được chẩn đoán và tìm ra phương án điều trị phù hợp.